
Gesamtheitliche Finanz- und Vorsorgeberatung
Beratung mit Mehrwert –
oder: wie kann ich das Beste aus meinem Geld machen?
Wie kann 7x7 Ihnen helfen, mit Ihrem Geld Ihre Ziele zu erreichen und zugleich etwas Sinnvolles zu bewirken und Ihre Werte an die nächste Generation weiterzugeben?
Das kommt darauf an, wer Sie sind und welche finanzielle Aufgabe Sie zu lösen haben:
-
- einen Plan aufstellen für meine Altersvorsorge
-
- für eine größere Anschaffung sparen und dabei gute Zinsen einfahren
-
- eine solide Finanzierung meines Hausbaus
-
- meine privaten Risiken absichern
-
- ein Erbe sinnvoll verwalten und Streitigkeiten von vornherein vermeiden
Das sind nur einige Beispiele für Beratungsthemen. Natürlich hat nicht jeder Berater auf alles eine Antwort. Aber wir haben für jede Situation den passenden Ansprechpartner oder wir können Ihnen diesen aus unserem Netzwerk vermitteln.
Wir von 7x7 möchten Sie und Ihre finanziellen Ziele kennenlernen, bevor wir Ihnen Lösungen vorschlagen oder für Sie entwickeln, die zu Ihnen passen.


»Wir sind ausschließlich im Auftrag und für die Interessen unserer Kunden unterwegs –
und das seit über 30 Jahren!«
Unser Anspruch, Ihr Vorteil: »Alles in eine Hand«
Finanzmakler, Immobilienmakler, Versicherungsmakler und Finanzierungsvermittler sind Fachbezeichnungen, die der Gesetzgeber geprägt hat. Was diese Berufe und ihre Aufgabenfelder gemeinsam haben, erläutert Andreas Mankel, Gründer von 7x7 und Geschäftsführer der 7x7finanz GmbH:
„Die Gründung eines eigenen Beratungsunternehmens war eine logische Entwicklung aus meiner bisherigen beruflichen Tätigkeit. Sie begann als Bankkaufmann und der Leitung einer Bankfiliale in Hessen. Weitere Stationen waren die Mitarbeit in einer Versicherungsagentur sowie viele Jahre als Berater und Gesellschafter eines bundesweit tätigen, unabhängigen Finanzdienstleisters. Begegnungen mit Menschen und die Beratung auf Grundlage ihrer individuellen Lebenssituation sind die Basis meiner täglichen Arbeit und die meiner Mitarbeiter."
Seit ihrer Gründung 2009 ist die 7x7finanz GmbH Ihr Lotse durch die Vielfalt von Versicherungsangeboten und Finanzdienstleistungen. Als Makler stehen wir auf Ihrer Seite und können Ihnen aufgrund unserer Erfahrung und umfassenden Marktkenntnis sichere Empfehlungen in allen Finanzfragen geben. 7x7 Finanz- und Vorsorgeberatung heißt: Sie haben einen Ansprechpartner für alle Themen rund ums Geld. Die Beraterin oder der Berater betrachtet zuerst unter ganzheitlicher Perspektive Ihre Situation, ermittelt Ihren Bedarf und erarbeitet individuelle Lösungsvorschläge und Empfehlungen. In einem ausführlichen Beratungsbericht werden die Ergebnisse für Sie nachvollziehbar aufbereitet.
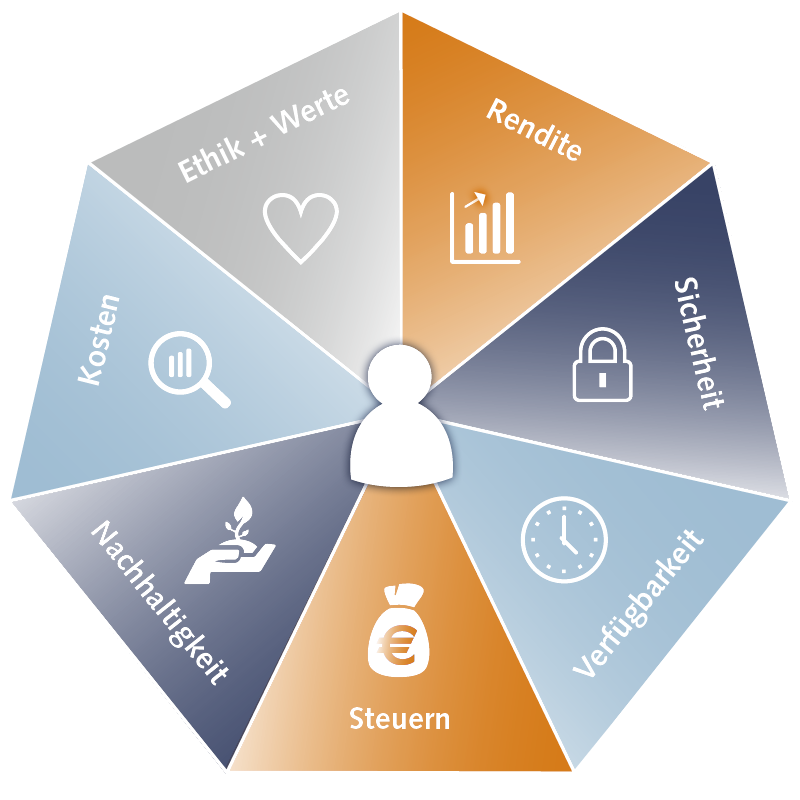
Vom magischen Dreieck zum Septogramm der gesamtheitlichen Finanzberatung bei 7×7
Wer die Macht des Geldes richtig nutzt, kann viel Gutes tun!
Vorbei sind die Zeiten, als Kapitalanleger alles nur unter den drei Aspekten Rendite, Sicherheit und Verfügbarkeit betrachteten. Denn selbst dort, wo scheinbare Sicherheit für null Zinsen geboten wird, gibt es diese Sicherheit längst nicht mehr – in einer Zeit, wo selbst Staaten pleitegehen können. Zu Recht werden auch andere Faktoren als gleichwertig betrachtet. Die Kosten im Blick zu haben, ist angesichts phantasievoller Agiogebühren mancher Marktteilnehmer sicher angebracht. Auch steuerliche Vor- und -Nachteile spielen zunehmend eine Rolle. Vor allem aber ist für werteorientierte Kapitalanleger Nachhaltigkeit ein unentbehrliches Kriterium geworden, und zwar nicht nur aus ökologischer, sondern auch aus sozialer Sicht.
Wir haben daraus für uns die Konsequenz gezogen, diese Faktoren in die Beratung miteinzubeziehen. Daraus ist das Septogramm der gesamtheitlichen Finanzberatung entstanden (s. Grafik).
Ganzheitliche Beratung ist ein hoher Anspruch. Deshalb entwickeln unsere Finanz- und Vorsorgeberater ihr Wissen in fachspezifischen Seminaren ständig weiter. Können sie bei einem Auftrag nicht alles mit ihrer Kompetenz abdecken, ziehen sie selbstverständlich Experten aus unserem Netzwerk hinzu.
Unsere Website ermöglicht Ihnen einen ersten Einblick in unser Dienstleistungsangebot. Sie ersetzt aber auf keinen Fall den persönlichen Kontakt und das intensive Gespräch.
Aktuelle »Gut beraten« – Themen
Corona-Krise und Altersvorsorge
Momentan fragen viele Kunden nach Anpassungsmöglichkeiten für ihre Lebensversicherungsverträge: Wie kann ich reagieren, wenn Kurzarbeit oder andere wirtschaftliche Einschränkungen das verfügbare Einkommen mindern oder zusätzlicher Liquiditätsbedarf entsteht? Weiterlesen
Corona-Krise: Wir sind für Sie da.
Wegen des Coronavirus hagelt es zurzeit Absagen von Messen und Veranstaltungen. Davon sind auch wir als Aussteller mit betroffen. Allen Kunden und Interessenten, die uns dort nun nicht begegnen können, möchten wir versichern: Wir sind weiterhin für Sie da. Weiterlesen
Auszahlungen aus Pensionszusagen in Sachwerten anlegen
In einem Fachartikel beschreibt bAV-Experte Helge von Hagen, wie man »Auszahlungen aus Pensionszusagen in Sachwerten anlegen« kann, indem man den Investitionsabzugsbetrag und Sonderabschreibungen nutzt. Das konkrete Beispiel: eine Investition in Solar-Freiflächenanlagen. Weiterlesen
Fair vorsorgen und nachhaltig versichern
Belohnung für umweltgerechtes und gesundheitsförderndes Verhalten ist ein entscheidender Anreiz der Versicherer für Kunden, die nachhaltige Versicherungen und Vorsorgeprodukte suchen. Weiterlesen
Wenn die Zukunft uns einholt: Altersvorsorge geht alle an
Während jeder versucht, seine Rentenlücke zu stopfen, ist der Streit um die politischen Konzepte für eine künftige Altersvorsorge entbrannt. Weiterlesen







